最後關於Zotarolimus次族群的分析,她說:「支架後期血管內徑減少維持不變,所以在高風險次族群中仍有空間?要努力維持安全性,但在每日臨床實際操作中可否維持效果呢?」Virmani下了個結論:「現有研究計劃中的議題全被企業支配控制著,我相信在真實的病患治療中,藥物支架有著大量的安全性議題須要好好處理。藥物支架(薄支柱)能用在且必須用在小於2.8mm的血管。藥物支架血栓形成的風險並不值得拿來交換降低血管再狹窄化。支架血栓形成有著高死亡率:再狹窄並不會致死!若無良好的市場後監督及實地觀察的堅持,我們永遠不會知道真相!」
塗藥支架安全性:挑戰與省思
摘譯自EuroPCR2006 Daily No.4
塗藥支架的發展是在對減少血管內皮細胞增生、降低後期血管內管徑減少率、二次再狹窄率以及伴隨減少目標血管相關之死亡率.
“但是塗藥支架並不能降低心肌梗塞發生率與死亡率.” Dr. J. Fajadet於2006 PCR大會專題演講中如是說.
同時指出”現有的塗藥支架對於後期支架血管內血栓形成發生率為1.2%,其中有54%的病患發生在塗藥支架置入九個月後.目前全世界已使用超過約250萬個塗藥支架,
依1.2%的比率表示有30000人次會受到此不好的影響,統計有高達45%的死亡率,導致在臨床上後期支架血管內血栓形成的確是一個非常不好的重大心臟併發症.”
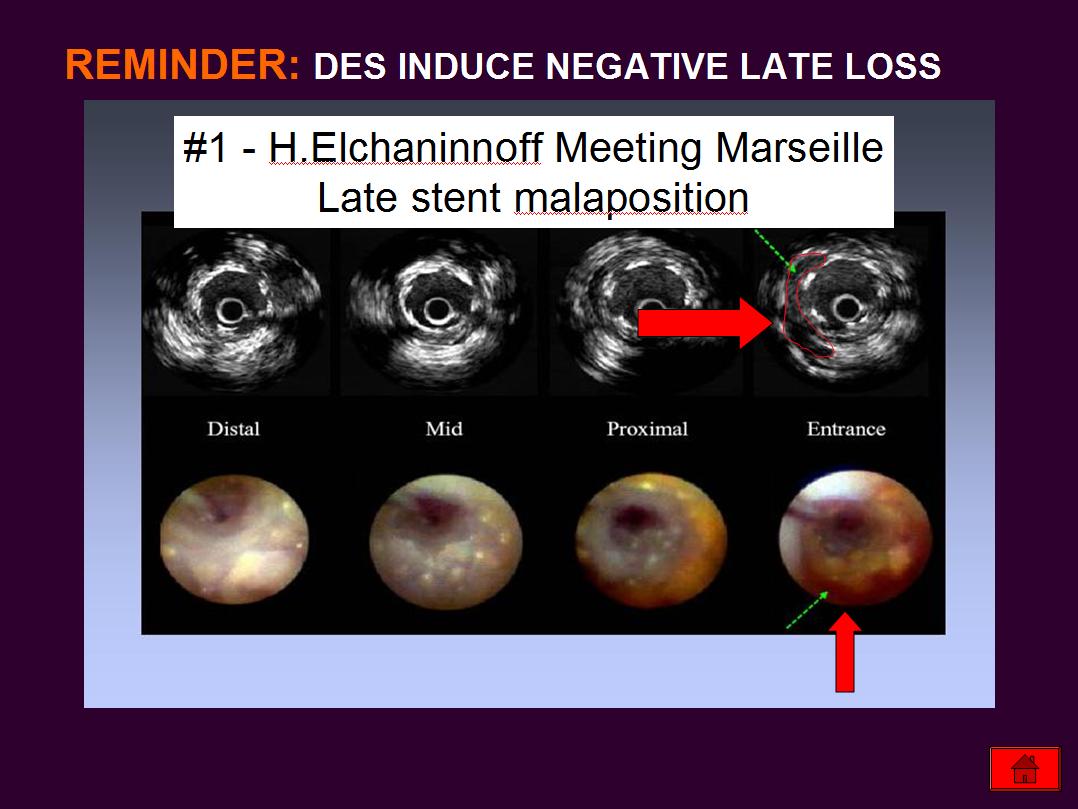
另外一位醫師Dr. E. Camezind說: “目前收集到的使用血管內超音波報告資料顯示塗藥支架置入後, 發生支架貼合不良率高達10%,
經血管攝影調查發現形成動脈瘤比率為1-2%.”
同時指出: “使用塗藥支架治療心臟血管疾病的病人可以觀察到高達40%病患有後期血管內管徑大於支架,它會增加支架血管內血栓形成的危險性.
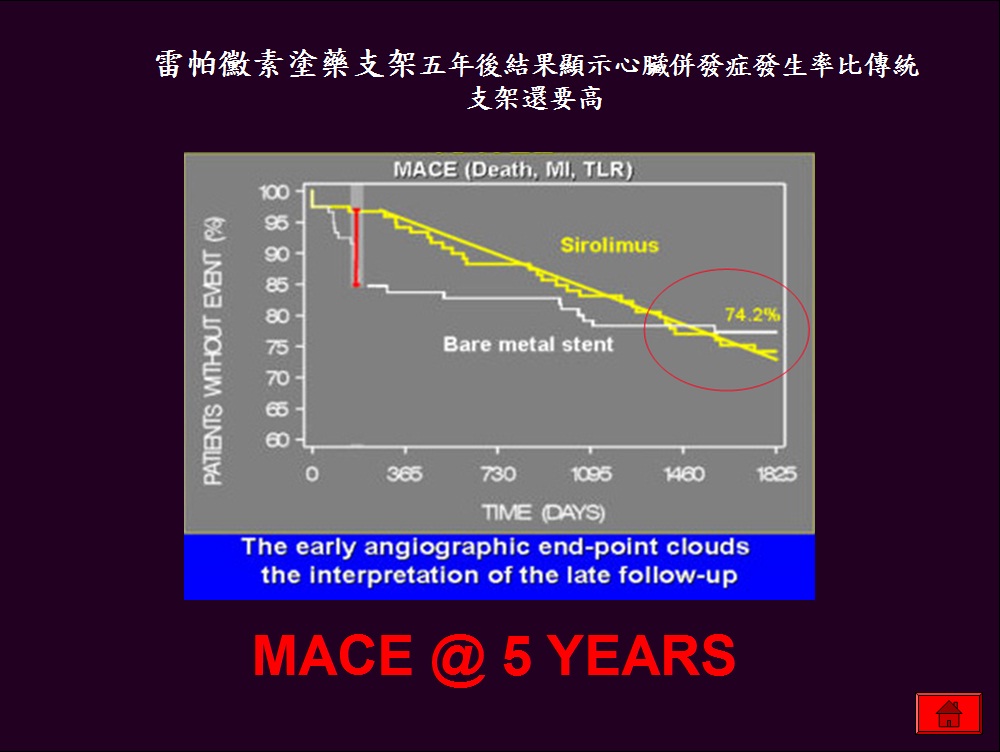
從這點可能可以呼應今年三月發表的BASKET Trial /ACC 2006 的研究結果–使用塗藥支架的病患有過高的死亡率.”
”第二代的塗藥支架必須避免後期血管內管徑減少.如果支架上的藥物效力過大並不是一個好產品.
新一代的塗藥支架必須調整藥的效力(將後期血管內管徑大於支架減少到低於10%以內).
新一代的塗藥支架必須在有效的避免過度內皮細胞增生/再狹窄率與安全適度的讓內皮細胞增生中取得一個好的平衡.”
延緩內皮細胞增生
一個有趣的資料顯示塗藥支架使用不同的藥物對延緩血管內皮細胞增生會有所不同 Dr. R.Virmani說:
“現有的塗藥支架與傳統金屬支架在延後癒合的比較中,在支架重疊處會有較大的嗜紅血球發炎現象PES塗藥支架要比SES塗藥支架來的嚴重,但巨嗜細胞反應SES塗藥支架要比PES塗藥支架來的大.”
她又指出:
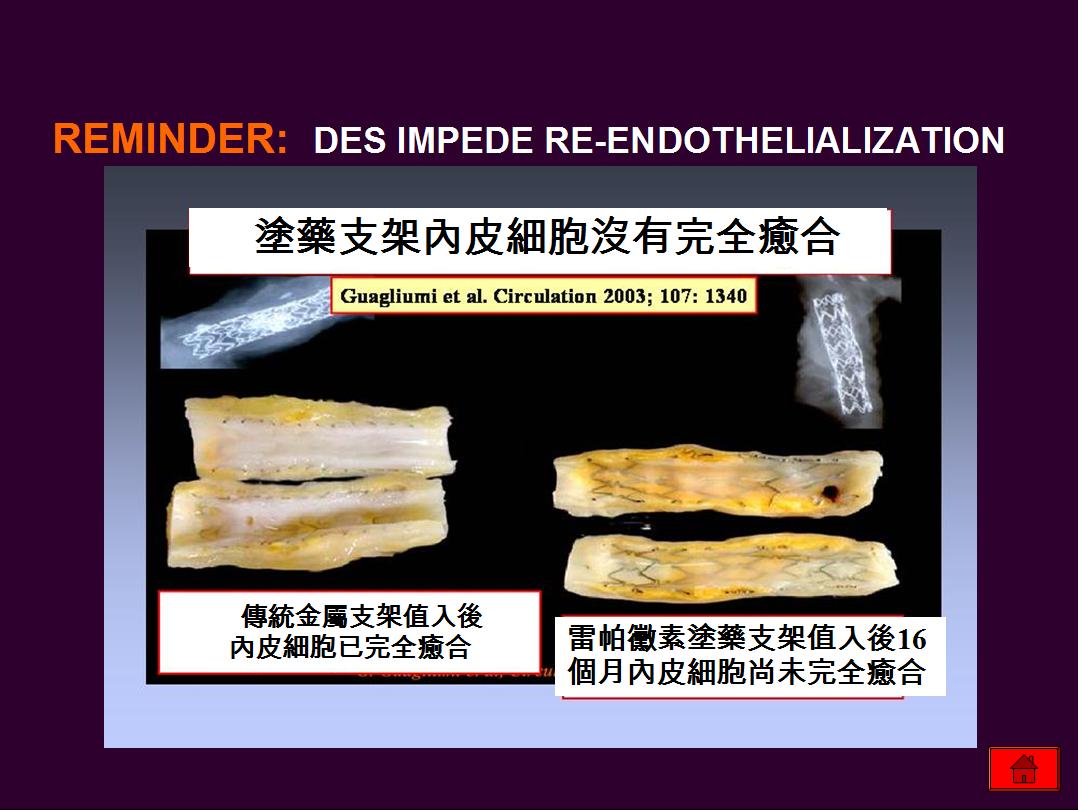
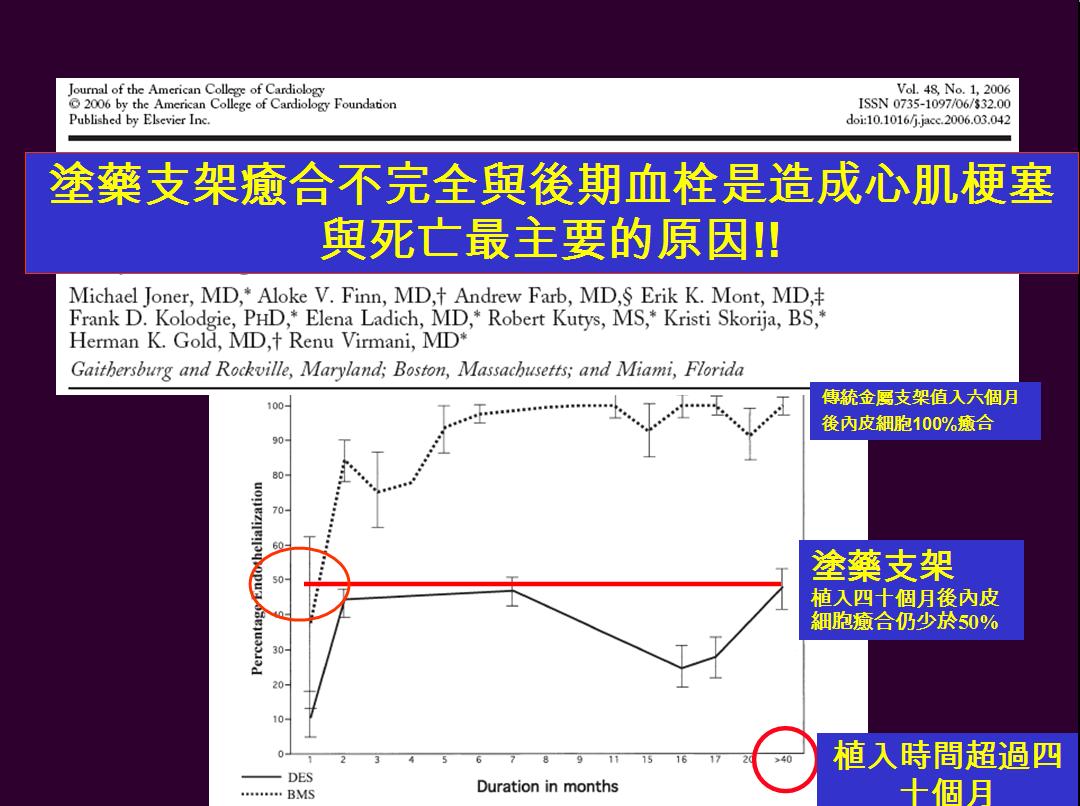
“支架的支柱被血管內皮細胞包覆速率,塗藥支架有高達40%須要費時40個月才能被完全覆蓋與傳統金屬支架相比,相同時間傳統金屬支架有超過90%以上早已被完全覆蓋.將幾種不同的塗藥支架在植入後二十一天以電子顯微鏡觀察發現,第二代的塗藥支架要比第一代的塗藥支架的內皮細胞癒合速度來得更快更完整.”
Dr.
R.Virmani結論更指出: ”後期血管內管徑減少被過度重視, 內皮細胞增生並不全然是壞事.只是適當的內皮細胞增生需要一些時間.”
治療病患的實際狀況
Dr.
J. Marco教授更明白的指出使用塗藥支架在治療病患上最大的實際問題會發生在:
“在臨床實務上往往會面對需要給予病患六到十二個月的雙重抗血小板凝集治療 - 一位已置入了塗藥支架八十歲病患而當他髖部受傷後要如何去處理?
如何處理意外的手術? 這些都是很重要且會預期到的潛在問題.
例如中年男性患有攝護腺癌症,永遠會面對最重要的議題是如何去評估當須要手術治療時,手術是否可以延後,如果病情不允許,要如何說服外科醫師願意在病患仍然在持續雙重抗血小板凝集治療期間做手術治療.如果一定要停止雙重抗血小板凝集藥物給予,又必須留意停藥期盡量的短,特別是在術後期間.
在任何情況下病患都必須清楚的被告知,與可供的選擇並在自由意志下做決定.
塗藥支架病理學─我們應更小心
國際知名的病理學醫師Dr. Virmani 剛發表在一月份Nature clinical Practice Cardiovascular
Medicine有關 塗藥支架病理學 的文章。從病理學角度有幾點值得注意:
1.)
雖然不同塗層的塗藥支架皆可有效降低血管狹窄,但FDA已核准的塗藥支架證實與後期支架血栓有關。
2.)
塗藥支架會造成內皮細胞生長不完全及重覆發生纖維蛋白沉澱。
3.)
從病理學角度已證明血栓形成最主要的成因是內皮細胞包覆不完全。
4.)
在支架植入30天以上,血管分支上支架血栓發生率,塗藥支架高於傳統支架。也導致更嚴重的血管癒合延遲。
5.)
病理研究顯示,在植入塗藥支架後,急性心肌梗塞病患的後期支架血栓發生率比血塊穩定的病患高。近期的研究顯示急性心肌梗塞是造成後期支架血栓發生的獨特危險因素,而且與更高的死亡率有關。
6.)
塗藥支架應避免使用在急性心肌梗塞病患與血管分支上以減少後期支架血栓的風險。病患需要長期服用抗血小板凝集藥物,須要服用的最適當的期間仍待研究,即使已服用抗血小板凝集藥物,但仍有一些極後期血栓病例發生。
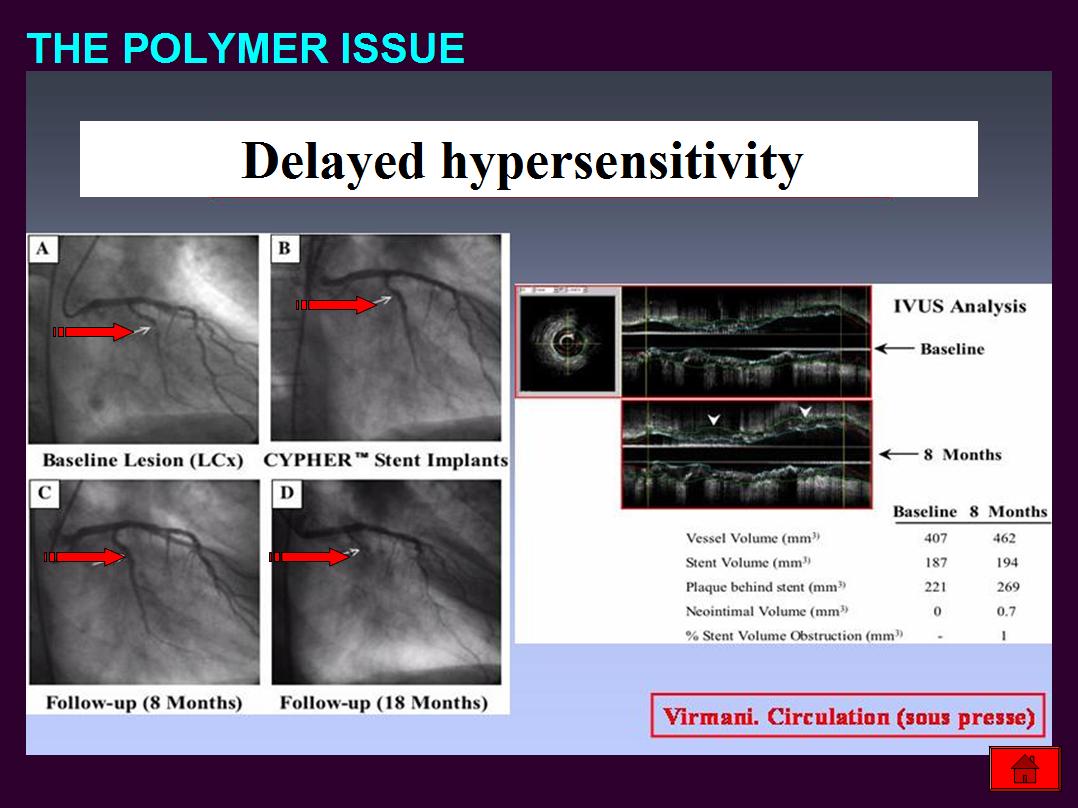
7.)使用雷帕黴素塗藥支架的併發症為冠狀動脈局部過敏反應,使用太平洋紫杉醇塗藥支架常見的併發症為不論支架有無貼合不良都會造成大量纖維蛋白沉澱。過敏反應會導致後期支架血栓發生,過度纖維蛋白沉澱又與後期支架血栓有關。
8.)如何安全使用塗藥支架,必須適當選擇病患。未來新一代塗藥支架的發展應注意支架結構厚度,聚合物選擇,藥物劑量與釋出能力。